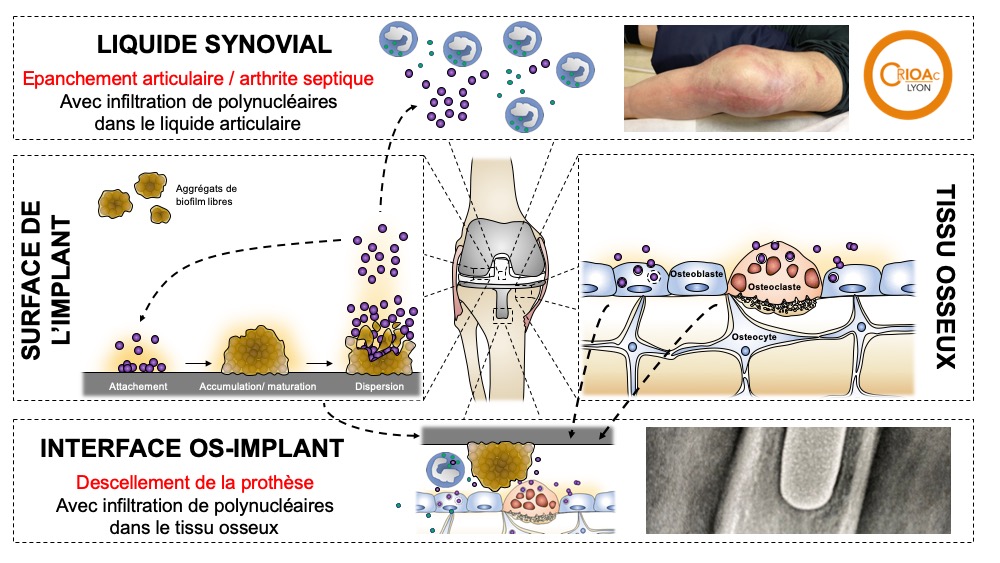
 Dans l’articulation, les bactéries induisent une réponse inflammatoire et un recrutement de globules blancs, expliquant qu’un épanchement articulaire puisse survenir, et que le diagnostic d’infection de prothèse peut se faire à partir d’une ponction articulaire, mettant en évidence un nombre important de globules blancs et une bactérie en culture. A la surface de l’implant, la bactérie produit en quelques semaines un biofilm qui devient indissociable de la prothèse. Dans le tissu osseux au contact de la prothèse, les bactéries et notamment S. aureus, sont capables de s’internaliser dans les cellules osseuses pour persister. A l’interface prothèse-os, la présence de biofilm et de cellules osseuses infectées entraînent une réponse inflammatoire locale, et un descellement de la prothèse, ce qui occasionne des douleurs. Une analyse du tissu osseux lors d’un changement de prothèse révèle alors un infiltrat de globules blancs, et des bactéries en culture à partir du prélèvement osseux.
Dans l’articulation, les bactéries induisent une réponse inflammatoire et un recrutement de globules blancs, expliquant qu’un épanchement articulaire puisse survenir, et que le diagnostic d’infection de prothèse peut se faire à partir d’une ponction articulaire, mettant en évidence un nombre important de globules blancs et une bactérie en culture. A la surface de l’implant, la bactérie produit en quelques semaines un biofilm qui devient indissociable de la prothèse. Dans le tissu osseux au contact de la prothèse, les bactéries et notamment S. aureus, sont capables de s’internaliser dans les cellules osseuses pour persister. A l’interface prothèse-os, la présence de biofilm et de cellules osseuses infectées entraînent une réponse inflammatoire locale, et un descellement de la prothèse, ce qui occasionne des douleurs. Une analyse du tissu osseux lors d’un changement de prothèse révèle alors un infiltrat de globules blancs, et des bactéries en culture à partir du prélèvement osseux.
La physiopathologie de l’infection de prothèse est complexe, et c’est un des axes de recherche de l’équipe INSERM 1111 du Centre International de Recherche en Infectiologie CIRI (équipe Pathogénie des staphylocoques, Pr. F. Vandenesch). Grâce à l’interface entre la partie clinique du CRIOAc Lyon et les travaux plus fondamentaux réalisés au CIRI, les mécanismes de persistance des bactéries et notamment des staphylocoques, détaillés dans un article publié dans Frontiers Microbiology en 2019 et accessible ICI, sont mieux compris.
Il est essentiel de mieux connaitre la physiopathologie des IOA, pour prédire l’efficacité des thérapies innovantes et espérer améliorer le pronostic et la conservation de la fonction.


